Introducción y marco teórico
La clozapina es el antipsicótico de elección para el tratamiento de la esquizofrenia resistente. Es un antipsicótico de
segunda generación aprobado por la FDA para el tratamiento de las disquinesias tardías, los síntomas psicóticos de la enfermedad de Parkinson y las conductas suicidas en pacientes con esquizofrenia (1–49).
El concepto de esquizofrenia resistente fue introducido por Kane para definir aquellos pacientes que no presentaban mejoría sintomática a pesar de varios intentos de tratamiento farmacológico; este la definió como aquella enfermedad en laque existieron 3 períodos de tratamiento en los 5 años precedentes con antipsicóticos (de por lo menos 2 clases diferentesde químicos) a dosis equivalentes o superiores a 1000 mg/díade Clorpromazina por un periodo de 6 semanas, cada uno sin
alivio sintomático significativo (4).
Luego este concepto sufrió diferentes interpretaciones según diferentes manuales y estudios clínicos. Sin embargo,
actualmente existe consenso en determinar la resistencia después de la falta de respuesta a dos pruebas terapéuticas
con antipsicóticos a dosis óptimas o máximas durante un período de entre 4 y 8 semanas, siendo al menos uno de ellos
un antipsicótico de segunda generación o atípico y se estima que afecta a aproximadamente el 30% de los portadores de
esquizofrenia (5).
La tasa de prescripción de un fármaco se define como el número de dosis diarias administradas cada 1000 habitantes
en un período de un año. Según la Organización Mundial de la Salud (OMS), para la clozapina es de 300 mg/día. Otra
forma de valorar su frecuencia de prescripción es mediante la cantidad de personas que la reciben cada 100.000 habitantes. En este sentido, en 2014 Finlandia presentó una tasa de prescripción de 189 cada 100.000 habitantes, siendo el país
con la tasa más alta, mientras que los valores mundiales se ubican en el rango de 100 a 500 pacientes por cada 100.000
habitantes (6).
Si bien la eficacia de la clozapina es superior a la de otros antipsicóticos [4], no se considera un tratamiento de primera
línea debido a su extenso perfil de efectos adversos. Entre los efectos adversos más preocupantes se encuentran los cardíacos, como la miocarditis, y los hematológicos, como la neutropenia. La incidencia de neutropenia inducida por clozapina
varía en diferentes estudios, con tasas que oscilan entre el 0,1% y el 3,8% (7, 8).
Existen diferentes valores de referencia para definir la neutropenia, que varían según las regiones. En Estados Unidos
(EE.UU.), se clasifica en leve, moderada y severa, mientras que en Reino Unido se utiliza una clasificación de verde a
rojo, siendo las clasificaciones análogas en cuanto a la gravedad. Los puntos de corte en EE. UU. son: neutropenia leve de
1000 a 1499 neutrófilos por mm3, neutropenia moderada de 500 a 999 neutrófilos por mm3 y neutropenia severa menor
a 500 neutrófilos por mm3. En cambio, en Reino Unido, los valores para una neutropenia leve (verde) son de 2500 o más
neutrófilos por mm3, una neutropenia moderada (ámbar) se encuentra en el rango de 2000 a 2499 neutrófilos por mm3
y una neutropenia severa (rojo) implica un número menor a 1500 neutrófilos por mm3. En Uruguay, contamos con una
guía del Hospital Vilardebó, centro de referencia de pacientes con patología mental del país, que se ajusta a los valores estadounidenses de neutropenia (7).
En cuanto al momento de aparición de la agranulocitosis, el 80% de los casos ocurren en las primeras 18 semanas, con
una disminución de la tasa de eventos al 0,7% en el primer año y al 0,07% en el segundo año (9). Sin embargo, existen
pruebas contradictorias, como el metaanálisis realizado en 2019 que sugiere un aumento del riesgo después del primer
año de tratamiento (10).
En algunos estudios que compararon la incidencia de neutropenia en pacientes tratados con clozapina y en pacientes
tratados con otros antipsicóticos diferentes a la clozapina, se observó que la tasa de neutropenia en pacientes tratados con
clozapina no fue significativamente mayor que en aquellos tratados con otros fármacos. Estos resultados sugieren que
el riesgo elevado de neutropenia en comparación con otros antipsicóticos podría no estar respaldado adecuadamente, y
que existe el mismo riesgo o incluso mayor para otros antipsicóticos.
Existen otros factores asociados a la presencia de neutropenia, entre ellos el sexo femenino, la edad avanzada y el uso
concomitante de valproato de sodio, lo cual se ha asociado con un aumento en la incidencia del evento (11, 12).
En un estudio, la incidencia de neutropenia fue similar en pacientes con esquizofrenia, ya sea que recibieron clozapina
o no, lo que sugiere que podría estar asociada a otros factores propios de la enfermedad y no necesariamente al uso del
fármaco (13).
La etiología de la neutropenia inducida por clozapina aún no está completamente dilucidada (14). Se estima que hay
un mecanismo complejo con una predisposición determinada por la mutación de los genes HLA-DQB1, HLA-B y SLCO1B3/
SLCO1B7 (15, 16), que están involucrados en la respuesta inmune del individuo. Por esta causa, se infiere que la neutropenia inducida por clozapina tiene una causa autoinmune mediada por la acción de los linfocitos T, en contraposición a una causa tóxica (17). Se estima que todos estos factores contribuyen a que la prescripción de clozapina en nuestro país esté por debajo de los estándares establecidos por la OMS (18).
Las diferentes pautas y la necesidad de realizar estudios hematológicos pueden generar una prescripción menor debido
a una percepción de un mayor riesgo de efectos adversos que no se corresponde con la bibliografía internacional (19).
Existen pautas preestablecidas para el seguimiento hematológico durante el uso de clozapina con el objetivo de guiar a
los técnicos en la monitorización de la aparición de neutropenia. En el año 2015, el Ministerio de Salud Pública (MSP) de
nuestro país elaboró un protocolo que determina la necesidad de realizar un hemograma en los 10 días previos al inicio del
tratamiento con clozapina, seguido de hemogramas semanales hasta la semana 18. Posteriormente, se recomienda realizar hemogramas cada 4 semanas mientras dure el tratamiento (20).
Adicionalmente, en el año 2018, se desarrolló en el Hospital Vilardebó un protocolo práctico para el uso de clozapina.
Este protocolo involucró a un equipo multidisciplinario conformado por servicios de medicina, psiquiatría, enfermería,
laboratorio y farmacia del hospital, con el objetivo de brindar sugerencias para el inicio, seguimiento y discontinuación del
tratamiento con clozapina. Según este protocolo, se recomienda realizar hemogramas semanales durante las primeras
26 semanas, seguidos de hemogramas quincenales durante las siguientes 26 semanas, y luego hemogramas mensuales
mientras se mantenga el tratamiento (21).
Existen ejemplos de situaciones en las que se ha modificado el estándar de seguimiento hematológico con resultados
interesantes, con el objetivo de minimizar el contagio en el contexto del COVID-19. En el sur de Inglaterra, se prolongó
el intervalo de tiempo entre las monitorizaciones hematológicas de pacientes en tratamiento con clozapina de 4 a 12
semanas. Un estudio publicado en 2023, cuyo objetivo fue determinar el impacto de este cambio en la pauta, no encontró evidencia de un aumento en la incidencia de neutropenia severa en comparación con el grupo de control (22).
Objetivos
Generales
Determinar la incidencia de neutropenia en las primeras 26
semanas de iniciado el tratamiento con clozapina en pacientes
cuyo tratamiento fue iniciado durante el periodo comprendido
entre el 1/7/2022 y el 30/6/2023 en el Hospital Vilardebó.
Específicos
- Determinar si existe una relación entre la dosis de Clozapina y la incidencia de neutropenia.
- Precisar si existe una relación entre el tiempo de evolución del tratamiento y la aparición de neutropenia.
- Evaluar la incidencia de pacientes cuyo tratamiento con
clozapina fue suspendido por la presencia de neutropenia. - Describir las características demográficas (edad y sexo)
de las personas que han desarrollado neutropenia asociada a
clozapina en nuestro estudio
Materiales y métodos
Se realizó un estudio de cohortes en usuarios del Hospital Vilardebó que iniciaron tratamiento con clozapina. Se selec cionaron individuos de ambos sexos, mayores de 18 años que comenzaron el tratamiento en el periodo comprendido entre
el 1 de julio de 2022 y el 30 de junio de 2023 y cuyo seguimiento paraclínico se llevó a cabo en el Hospital Vilardebó.
Se obtuvieron los datos del registro de farmacia del Hospital Vilardebó de los pacientes que comenzaron tratamiento con clozapina en el periodo estudiado. El criterio de exclusión fue tener una edad menor a 18 años al momento del comienzo del tratamiento.
Se realizó una revisión de historias clínicas en formato virtual y de papel con el objetivo de recabar los datos clínicos y paraclínicos relevantes. Se analizaron los datos patronímicos, la justificación del uso de clozapina, las dosis utilizadas, los
valores hematimétricos iniciales y los de seguimiento; se cotejaron los datos con los registros en controles clínicos para valorar adherencia, persistencia y tolerancia al tratamiento, así como causas de discontinuación.
Se elaboraron fichas de cada paciente que incluyeron los datos recabados.
Se consideró una observación completa aquella en la que el individuo completó 26 semanas de tratamiento con clozapina en forma ininterrumpida con hemogramas semanales durante este periodo; una observación suficiente aquella en la que el
individuo completó 26 semanas de tratamiento con clozapina en forma ninterrumpida, contando con datos hematimétricos en el curso de este periodo sin cumplir con los requerimientos establecidos por los protocolos institucionales; y una observación insuficiente la de aquellos pacientes que no completaron
las 26 semanas de tratamiento por abandono del mismo o aquellos de los que no hubo registro de seguimiento.
Para la definición del evento se tomaron como referencia los valores establecidos por las guías del Hospital Vilardebó que definen la presencia de neutropenia leve con valores de neutrófilos entre 1000 y 1499/mm3, neutropenia moderadora
entre 500 y 999/mm3 y neutropenia severa con valores por debajo de 500/mm3.
Las variables incluidas en este estudio fueron sexo, edad, recuento de neutrófilos, severidad de la neutropenia, dosis de clozapina, tiempo de tratamiento en semanas y suspensión del tratamiento.
Este trabajo fue realizado en Montevideo, Uruguay, en el período comprendido entre febrero y abril del 2024.
Análisis de datos
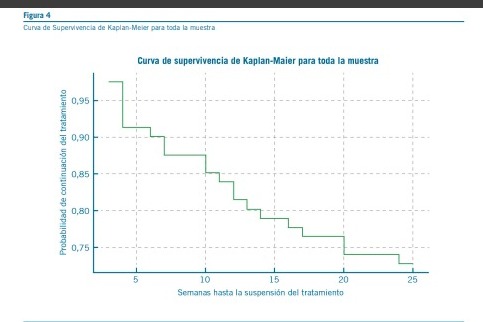
Para evaluar la duración del tratamiento con clozapina antes de su suspensión, implementamos análisis de supervivencia utilizando el modelo de Kaplan-Meier. Este método nos permitió observar el tiempo transcurrido hasta la interrupción
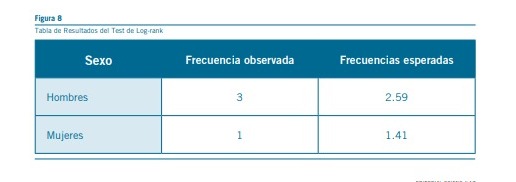
del tratamiento y analizar las diferencias entre grupos estra tificados por variables clave como el sexo. Para comparar la duración del tratamiento entre estos grupos, utilizamos la prueba de log-rank, que facilitó la identificación de diferencias estadísticamente significativas.
Adicionalmente, calculamos la tasa de incidencia de suspensión del tratamiento. Este cálculo proporcionó una frecuencia de interrupción por unidad de tiempo, ofreciendo un perspectiva cuantitativa sobre la regularidad con que los pacientes cesan el tratamiento a lo largo del periodo de estudio.
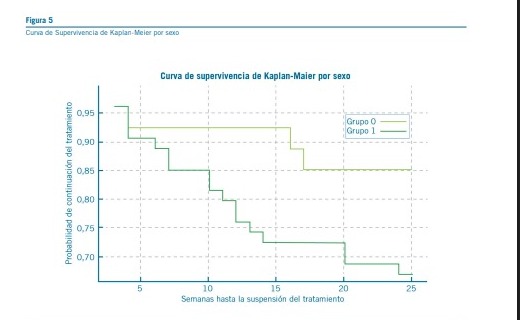
El análisis de Kaplan-Meier también se empleó para generar representaciones gráficas de la probabilidad de continuar con el tratamiento a lo largo del tiempo. Estas curvas permitieron una visualización clara de las tendencias y facilitaron la comparación entre diferentes subgrupos de pacientes. Para profundizar en nuestro entendimiento y controlar posibles sesgos, incorporamos el análisis de covariables relevantes como la edad y ajustando nuestros modelos para explorar cómo
estos factores pueden influir en la suspensión del tratamiento.
Estos ajustes fueron cruciales para minimizar la influencia de factores confusos y mejorar la precisión de nuestros hallazgos, permitiendo conclusiones más robustas y aplicables a la práctica clínica.
Perfil de los participantes
Durante el periodo estudiado se recolectaron datos de 81 pacientes que iniciaron el tratamiento con clozapina. La muestra estuvo compuesta por 27 pacientes de sexo femenino (32,93%) y 55 de sexo masculino (67,07%). La edad promedio de los participantes fue de 35,11 ± 12,16 años, con edades que oscilaron entre los 19 y los 68 años.
Diagnósticos al inicio del tratamiento
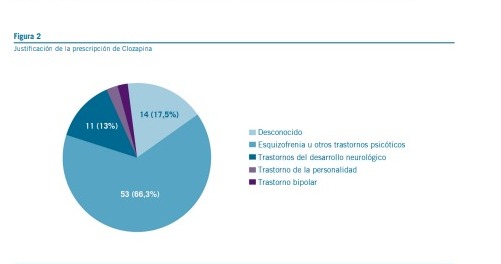
El diagnóstico más común al inicio del tratamiento fue el de esquizofrenia u otros trastornos psicóticos, que incluyen trastorno esquizoafectivo y trastorno psicótico no especificado, con o sin comorbilidad. Este diagnóstico se registró en 53
casos (65,43%). Asimismo, se identificaron trastornos del desarrollo neurológico, como discapacidad intelectual, trastorno del espectro autista y trastorno del neurodesarrollo inespecífico, en 11 casos (13,58%). Otros diagnósticos al inicio del tratamiento incluyeron trastorno bipolar en 2 casos (2,46%), trastorno de la personalidad en 1 caso (1,23%) y en 14 casos (17,28%) no se registró el diagnóstico (Figura 2).
Suspensión del tratamiento con clozapina
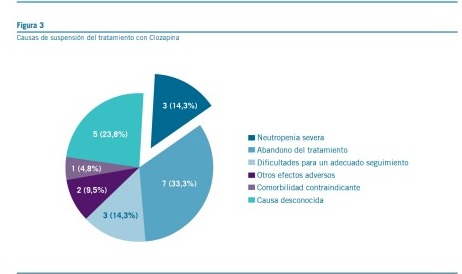
Un total de 25 casos (30,49%) suspendieron el tratamiento con clozapina antes de alcanzar las 26 semanas. Las razones para la suspensión del tratamiento fueron diversas: 3 casos (3,70%) debido a neutropenia severa, 7 casos (8,64%) por
abandono del tratamiento, 3 casos (3,70%) por dificultades en el seguimiento adecuado, 2 casos (2,46%) por efectos adversos distintos a la neutropenia, y 1 caso (1,23%) debido a una comorbilidad contraindicante. En 5 casos (6,17%), no
se pudo determinar la causa de la suspensión del tratamiento (Figura 3).
Presentación, análisis de datos y resultado
(Figura 1)

Seguimiento hematológico
El 100% de los participantes se sometió a un hemograma en los 10 días previos al inicio del tratamiento con clozapina. Solo 1 caso (1,23%) presentó datos de hemogramas semanales hasta la semana 26, mientras que 10 casos (12,35%)
registraron hemogramas semanales hasta la semana 18, pero no hasta la semana 26. El promedio de seguimiento hematológico ya sea semanal o con un intervalo mayor entre los controles, fue de 20,28 ± 8,25 semanas, con un promedio de
13,36 ± 6,89 hemogramas realizados por paciente.
Relación entre neutropenia y dosis de clozapina
No se obtuvieron datos suficientes sobre las dosis de clozapina utilizadas para el análisis de relación con la presencia de neutropenia.
Tasa de incidencia de neutropenia
Semanal: la tasa de incidencia semanal de neutropenia es de 0.002274 casos por semana-persona. Esto implica que, en un grupo hipotético de 439 personas observadas durante una semana, se esperaría identificar aproximadamente un
nuevo caso de neutropenia. Este cálculo nos ayuda a entender la rareza con la que este evento se presenta en un periodo tan
corto de tiempo.
Mensual: de manera similar, la tasa mensual de 0.0098 casos por mes-persona sugiere que, en un grupo de 102 personas seguidas durante un mes completo, se podría prever la aparición de un nuevo caso de neutropenia. Esta tasa reflejuna baja frecuencia del evento, subrayando la importancia de un seguimiento continuo y detallado en poblaciones más grandes o durante periodos más extensos.
Por período de 18 semanas: en tratamientos que duran 18 semanas, la incidencia de neutropenia es de 0.041 casos por cada 18 semanas-persona. Esto significa que se necesitarían aproximadamente 24 ciclos completos de tratamiento de 18
semanas cada uno para observar un nuevo caso. Esta cifra nos ofrece una perspectiva sobre la probabilidad acumulativa de desarrollar neutropenia a lo largo de un tratamiento de duración media.
Por período de 26 semanas: finalmente, con una tasa de 0.059 casos por cada 26 semanas-persona en tratamientos de 26 semanas, se requerirían cerca de 17 ciclos completos de tratamiento para presenciar un nuevo caso de neutropenia. Esta tasa nos da una visión de la frecuencia con la que podríamos esperar este efecto adverso en tratamientos más prolongados.
Análisis e interpretación
Basado en los datos analizados, no se encontraron diferencias estadísticamente significativas en la supervivencia entre hombres y mujeres con el tamaño de muestra dado
Discusión
La presente discusión busca profundizar en los hallazgos clave obtenidos del estudio sobre el uso de clozapina y su asociada incidencia de neutropenia.
Este estudio involucró una muestra de 81 pacientes y reveló una incidencia relativamente baja de neutropenia (4,93%), 1 caso de neutropenia moderada (1,23%) y 3 casos de neutropenia severa (3,70%); esto que refleja una proporción significativa dado el grave potencial de este efecto adverso. En el estudio realizado en Dinamarca en el año 2022 de CF Johannsen et al. se estudiaron 520 pacientes, obteniendo una tasa de incidencia de 3,2 (IC 95% 2,1-4,8) casos por cada 100 personas por año por lo que, a pesar de las notables diferencias en el total de pacientes estudiados, la incidencia resulta semejante a la encontrada en nuestro trabajo (23).
En los 3 casos de neutropenia severa la conducta adoptada fue la de suspender el tratamiento tal como indican las guías nacionales (20). Existen publicaciones que muestran la baja incidencia de recurrencia de eventos hematológicos luego de
la reinstalación de clozapina posterior a un evento de neutropenia que evidencian la posibilidad de que este evento no determine la suspensión del tratamiento en forma definitiva (24). En el estudio argentino publicado en el año 2016 por
C Prokopez et al. el 70 % de los pacientes a los que se les reinstaló el tratamiento con clozapina luego de un evento de linfopenia o neutropenia no desarrollaron un nuevo evento hematológico (25).
Sin embargo, tal como en el caso de los 3 paciente que desarrollaron neutropenia severa en nuestro trabajo, existe consenso en que aquellos pacientes que han desarrollado este tipo de neutropenia, con valores de neutrófilos por debajo de
los 500 mm3, son aquellos con el mayor riesgo de reiterar el evento y en los que la reinstalación del tratamiento sigue siendo controversial (24).
Es notable que el caso de neutropenia moderada se resolvió sin mayores complicaciones y ocurrió en contexto de comorbilidad con neumonía no determinando la suspensión del tratamiento con clozapina. Este detalle subraya la importancia de monitorear estrechamente la salud global del paciente, ya que
las condiciones comórbidas pueden complicar la interpretación de los efectos adversos como la neutropenia.
No se evidenciaron en nuestro estudio diferencias estadísticamente significativas en la incidencia de neutropenia entre sexos, siendo 3 de los 4 casos de sexo masculino. Esto contrasta con lo evidenciado en el artículo de Lau, K et al. en
que dos tercios de la población que desarrollo neutropenia fue de sexo femenino. Probablemente esta diferencia pueda tener relación con el tamaño de la muestra (26)
Limitaciones en la recolección de datos
Una dificultad clave identificada en este estudio fue la falta de registros detallados, especialmente en relación con las dosis de clozapina administradas. Esta carencia de datos precisa dificulta la obtención de conclusiones más robustas y destaca la necesidad de mantener un registro clínico riguroso y sistemático para futuras investigaciones. Tal mejora en la recolección de datos facilitaría una evaluación más precisa del vínculo entre la dosificación de clozapina y la incidencia de neutropenia
Disparidad de género y la prescripción de clozapina
El estudio expuso una significativa disparidad de género entre los pacientes tratados con clozapina, con predominancia masculina. Este desbalance plantea interrogantes sobre las posibles diferencias de género en la prescripción de este
tratamiento y subraya la necesidad de investigar más a fondo las razones detrás de esta tendencia. La exploración de estas diferencias podría revelar sesgos en la práctica clínica, diferencias intrínsecas en la susceptibilidad o respuesta al tratamiento entre géneros o variables clínicas que justifiquen un uso más frecuente de clozapina en hombres que en mujeres.
Temporalidad y monitoreo de la neutropenia
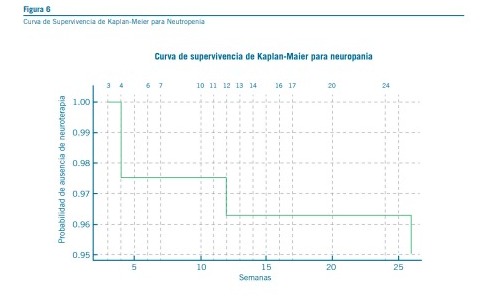
En relación con la temporalidad y monitoreo de la neutropenia, los patrones observados en el estudio indican que la mayoría de los eventos de neutropenia tienden a concentrarse en las primeras etapas del tratamiento. Específicamente, se
registraron dos casos de neutropenia en la cuarta semana y otro en la duodécima semana de tratamiento con clozapina.
Este patrón sugiere que el riesgo de desarrollar neutropenia es particularmente alto durante las primeras 18 semanas, lo que subraya la importancia de implementar un monitoreo hematológico intensivo durante este periodo crítico.
La recomendación de un monitoreo riguroso durante las primeras 18 semanas se basa en la evidencia de que los cambios hematológicos, especialmente la disminución de los niveles de neutrófilos, son más probables de ocurrir en este tiempo.
Este seguimiento temprano y frecuente permite la detección precoz de cualquier signo de neutropenia, facilitando intervenciones oportunas que pueden prevenir complicaciones graves asociadas a esta condición.
Sin embargo, los datos también revelan que el riesgo de neutropenia no se limita exclusivamente a este periodo inicial. Por ejemplo, un caso de neutropenia moderada se presentó en la semana 24, destacando que los eventos adversos hematológicos pueden surgir incluso después de superadas las primeras 18 semanas, si bien este episodio se dio en contexto de comorbilidad. Esto resalta la necesidad de no descuidar el monitoreo hematológico incluso después del periodo inicial de riesgo más elevado. En este sentido, se recomienda continuar con chequeos regulares de los parámetros sanguíneos más allá de las 18 semanas, extendiendo el monitoreo hasta que se considere seguro reducir la frecuencia de las pruebas, basándose en la estabilidad clínica del paciente y los resultados hematológicos previos
Desafíos en el seguimiento hematológico
A diferencia de lo evidenciado en el estudio de JM Lucca et al., realizado en el 2021 en el que un 71,9% de los pacientes obtuvieron un seguimiento hematológico adecuado hasta la semana 18 (27), en nuestro trabajo se detectó una preocupante dificultad en el seguimiento adecuado de los pacientes mediante hemogramas; especialmente en entornos ambula torios comparados con los intrahospitalarios. Este objetivo se alcanzó únicamente en el 12,35% de los casos. Estos resultados son comparables con los obtenidos del estudio llevado a
cabo por O Ingimarsson et al en Islandia en el que el control semanal durante las primeras 18 semanas se dio en el 14,4% de los casos estudiados (13).
En el trabajo de S Farooq et al., se entrevistó a 277 psiquiatras acerca de las dificultades percibidas para el uso de clozapina en su práctica clínica, se consideraron aspectos clínicos, no clínicos y relacionados con la presencia de efectos adversos. Los dos factores más determinantes en este estudio
resultaron ser la probable falta de adherencia de los pacientes
a los controles hematológicos y la carga que esto supondría
para los mismos (28).
El estudio realizado por la National Association of State Mental Health Program Directors (NASMHPD) en EE.UU. formó un equipo de 11 psiquiatras clínicos para identificar las barreras vinculadas a la infrautilización de clozapina y analizar las intervenciones necesarias para superarlas. Dentro de las barreras encontradas se incluyen la negación por parte de los pacientes a la realización de hemogramas, la dificultad en el cumplimiento de los protocolos, la necesidad de un seguimiento intenso, la falta de recursos para la monitorización del comienzo del uso de clozapina, la complejidad del papeleo requerido y los costes y dificultades de transporte para el cumplimiento de los protocolos (29). Esta observación sugiere
que mejorar el acceso y la regularidad de los hemogramas en entornos ambulatorios podría ser crucial para mantener un control óptimo, prevenir complicaciones severas y disminuir los obstáculos percibidos por los técnicos para la prescripción de clozapina.
Tal dificultad también pone de manifiesto la necesidad de revisar las pautas de control hematológico con el fin de simplificar su aplicabilidad en la práctica clínica sin descuidar la vigilancia activa que permita identificar en forma oportuna la presencia de eventos adversos. Se recomienda la creación de
centros especializados o la implementación de recursos interdisciplinarios que sistematicen el seguimiento.
Implicaciones para la práctica clínica y futuras investigaciones
Más allá de la neutropenia, otros factores como efectos adversos no relacionados con esta condición también contribuyeron al abandono del tratamiento. Esto resalta la importancia de un enfoque global en el manejo de pacientes en tratamiento con clozapina, no solo para prevenir la neutropenia sino también para manejar otros posibles efectos adversos y mejorar la adherencia al tratamiento.
Finalmente, como en la mayoría de los estudios internacionales, la principal causa de indicación de clozapina fue la presencia de esquizofrenia resistente al tratamiento, otras indicaciones fueron trastornos del neurodesarrollo con conductas disruptivas, trastorno bipolar y trastorno de la personalidad
(27). Este amplio espectro de uso enfatiza la necesidad de considerar las características individuales y los diagnósticos específicos al decidir la terapia con clozapina, garantizando así una personalización del tratamiento que pueda maximizar beneficios y minimizar riesgos.
Existe evidencia de que la Neutropenia es un evento independiente de la dosis de clozapina, por lo que su aparición obedece a la presencia de otros factores que ya hemos analizado y probablemente a otros de los que aún no estamos en
conocimiento. Esto indica que en futuros escenarios se debería individualizar la pauta de monitorización a cada paciente para disminuir engorrosos controles que puedan desalentar o interferir en la continuidad del tratamiento, como vimos en
este estudio. Se destaca la necesidad de desarrollar nuevas estrategias, como el estudio de biomarcadores, para predecir la posibilidad de desarrollo del evento en cada paciente (28, 30, 31)
Conclusión
Este estudio proporciona perspectivas útiles sobre la administración de clozapina, resaltando aspectos clave que merecen una mayor atención en futuras investigaciones y en la práctica clínica diaria. Estos hallazgos apuntan a mejorar la
indicación, los resultados y la seguridad del tratamiento con clozapina.
Un aprendizaje de esta investigación es la necesidad de optimizar el monitoreo de la neutropenia, una complicación potencial del tratamiento con clozapina. Aunque la incidencia observada de neutropenia fue baja, los casos identificados subrayan
la importancia de un monitoreo hematológico riguroso, no solo durante las primeras 18 semanas de tratamiento, cuando el riesgo es mayor, sino también más allá de este período.
El estudio también sugiere revisar las directrices para la reintroducción de clozapina tras un episodio de neutropenia. La evidencia de que algunos pacientes pueden continuar con clozapina sin recurrencias destaca la necesidad de considerar cuidadosamente la suspensión definitiva del tratamiento, evaluando de manera exhaustiva el equilibrio entre los riesgos y beneficios para cada paciente.
En cuanto a las prácticas de prescripción, se identifica la importancia de considerar las diferencias de género en la administración de clozapina, lo que podría justificar la adaptación de las estrategias de tratamiento según características individuales como el género, las comorbilidades y el historial
clínico del paciente.
Además, se evidencia la necesidad de mejorar la documentación relacionada con la administración de clozapina. La falta de datos detallados limita la capacidad de analizar con precisión la relación entre las dosis administradas y la incidencia
de efectos adversos, lo que podría contribuir a optimizar los resultados del tratamiento a largo plazo. Mejorar la precisión y la completitud de los registros facilitaría evaluaciones más efectivas y orientaría mejor las decisiones clínicas.
Finalmente, la valoración paraclínica actual del uso de clozapina, debido a su complejidad y rigor, puede dificultar el seguimiento continuo de los pacientes y, en algunos casos, desincentivar tanto a médicos como a pacientes a optar por
este tratamiento. Esto resalta la necesidad de reevaluar las
guías clínicas existentes, con el objetivo de adaptar las recomendaciones de prescripción y seguimiento para que sean más accesibles y flexibles, permitiendo una personalización según las características individuales de cada paciente. La
meta principal de esta reevaluación debe ser optimizar el uso
seguro y eficaz de la clozapina, asegurando que las medidas
de seguimiento no sean tan estrictas o complejas que comprometan la adherencia al tratamiento o su viabilidad a largo plazo. En este sentido, es fundamental encontrar un equilibrio que permita mantener altos estándares de seguridad sin
crear barreras insalvables para el acceso y la continuidad del tratamiento.
Referencias bibliográficas
- 1. Stahl SM. Clozapine: Is Now the Time
for More Clinicians to Adopt This Orphan?
CNS Spectr 2014;19:279–81. https://doi.
org/10.1017/S1092852914000418. - 2. Meltzer HY. Clozapine. Clin Schizophr
Relat Psychoses 2012;6:134–44. https://doi.
org/10.3371/CSRP.6.3.5. - 3. McEvoy JP, Lieberman JA, Stroup TS, Davis
SM, Meltzer HY, Rosenheck RA, et al. Effectiveness of clozapine versus olanzapine, quetiapine, and risperidone in patients with chronic
schizophrenia who did not respond to prior
atypical antipsychotic treatment. Am J Psychiatry 2006;163:600–10. https://doi.org/10.1176/
ajp.2006.163.4.600. - 4. Kane J, Honigfeld G, Singer J, Meltzer H. Clozapine for the treatment-resistant
schizophrenic. A double-blind comparison
with chlorpromazine. Arch Gen Psychiatry
1988;45:789–96. https://doi.org/10.1001/archpsyc.1988.01800330013001. - 5. Howes OD, McCutcheon R, Agid O, de Bartolomeis A, van Beveren NJM, Birnbaum ML, et
al. Treatment-Resistant Schizophrenia: Treatment Response and Resistance in Psychosis
(TRRIP) Working Group Consensus Guidelines
on Diagnosis and Terminology. Am J Psychiatry
2017;174:216–29. https://doi.org/10.1176/
appi.ajp.2016.16050503. - 6. Bachmann CJ, Aagaard L, Bernardo M,
Dra. Ilana Goldman Kozloviz, Dra. Bethania Beyhaut Bernadá, Dr. Mikael Cabarro Rubil, Dr. Sebastián Lema Spinelli
Brandt L, Cartabia M, Clavenna A, et al. International trends in clozapine use: a study in 17
countries. Acta Psychiatr Scand 2017;136:37–
- https://doi.org/10.1111/acps.12742.
- 7. Meyer JM, Stahl SM. Manual de Clozapina.
Madrid: Grupo Aula M{edica, S. L.; 2020. - 8. Myles N, Myles H, Xia S, Large M, Kisely
S, Galletly C, et al. Meta-analysis examining the
epidemiology of clozapine-associated neutropenia. Acta Psychiatr Scand 2018;138:101–9.
https://doi.org/10.1111/acps.12898. - 9. Verbelen M, Collier DA, Cohen D, MacCabe
JH, Lewis CM. Establishing the characteristics
of an effective pharmacogenetic test for clozapine-induced agranulocytosis. Pharmacogenomics
J 2015;15:461–6. https://doi.org/10.1038/
tpj.2015.5.- Li X-H, Zhong X-M, Lu L, Zheng W, Wang
S-B, Rao W-W, et al. The prevalence of agranulocytosis and related death in clozapine-treated patients: a comprehensive meta-analysis of observational studies. Psychol Med
2020;50:583–94. https://doi.org/10.1017/
S0033291719000369.
- Yang C-C, Wang X-Y, Chou P-H, Lin C-H.
Valproate-related neutropenia and lithium-related leukocytosis in patients treated with clozapine: a retrospective cohort study. BMC Psychiatry 2023;23:170. https://doi.org/10.1186/
s12888-023-04659-2.
- Balda M V, Garay OU, Papale RM, Bignone
I, Bologna VG, Brandolini A, et al. Clozapine-associated neutropenia and agranulocytosis in Argentina (2007-2012). Int Clin Psychopharmacol 2015;30:109–14. https://doi.org/10.1097/
YIC.0000000000000060.
- Ingimarsson O, MacCabe JH, Haraldsson
M, Jónsdóttir H, Sigurdsson E. Neutropenia and
agranulocytosis during treatment of schizophrenia with clozapine versus other antipsychotics:
an observational study in Iceland. BMC Psychiatry 2016;16:441. https://doi.org/10.1186/
s12888-016-1167-0.
- Legge SE, Walters JT. Genetics of clozapine-associated neutropenia: recent advances, challenges and future perspective. Pharmacogenomics 2019;20:279–90. https://doi.
org/10.2217/pgs-2018-0188.
- Islam F, Hain D, Lewis D, Law R, Brown
LC, Tanner J-A, et al. Pharmacogenomics of Clozapine-induced agranulocytosis: a systematic
review and meta-analysis. Pharmacogenomics
J 2022;22:230–40. https://doi.org/10.1038/
s41397-022-00281-9.
- van der Weide K, Loovers H, Pondman K,
Bogers J, van der Straaten T, Langemeijer E, et
al. Genetic risk factors for clozapine-induced
neutropenia and agranulocytosis in a Dutch
psychiatric population. Pharmacogenomics
J 2017;17:471–8. https://doi.org/10.1038/
tpj.2016.32.
- Chen J, Yang P, Zhang Q, Chen R, Wang
P, Liu B, et al. Genetic risk of clozapine-induced
leukopenia and neutropenia: a genome-wide association study. Transl Psychiatry 2021;11:343.
https://doi.org/10.1038/s41398-021-01470-z.
- Toledo M, Olmos I, Ricciardi C. ¡Paradoja!
La clozapina y su uso marginal. Revista de Psiquiatría Del Uruguay 2018;82:84–7.
- Cetin M. Clozaphobia: Fear of Prescribers
of Clozapine for Treatment of Schizophrenia. Klinik Psikofarmakoloji Bülteni-Bulletin of Clinical
Psychopharmacology 2014;24:295–301. https://doi.org/10.5455/bcp.20141223052008.
- Ministerio de Salud Pública. Ordenanza
Ministerial N.o 435/2016 . Https://WwwGubUy/
Ministerio-Salud-Publica/Institucional/Normativa/Ordenanza-n-435015-Incorporacion-Principios-Activos-Sistema 2016.
- Olmos I. Presentación del protocolo de
utilización de clozapina en el Hospital Vilardebó
- Li X-H, Zhong X-M, Lu L, Zheng W, Wang
- ASSE. 2018.
- Oloyede E, Dzahini O, Abolou Z, Gee S,
Whiskey E, Malhotra D, et al. Clinical impact
of reducing the frequency of clozapine monitoring: controlled mirror-image cohort study.
Br J Psychiatry 2023;223:382–8. https://doi.
org/10.1192/bjp.2023.44.
- Johannsen C-F, Petersen TS, Nielsen J,
Jørgensen A, Jimenez-Solem E, Fink-Jensen A.
Clozapine- and non-clozapine-associated neutropenia in patients with schizophrenia: a retrospective cohort study. Ther Adv Psychopharmacol 2022;12:204512532110723. https://doi.
org/10.1177/20451253211072341.
- Tirupati S, Gordon T. Continuation of
Treatment With Clozapine After an Episode of Neutropenia. J Clin Psychopharmacol
2021;41:320–2. https://doi.org/10.1097/
JCP.0000000000001371.
- Prokopez CR, Armesto AR, Gil Aguer
MF, Balda M V., Papale RM, Bignone IM, et
al. Clozapine Rechallenge After Neutropenia or Leucopenia. J Clin Psychopharmacol
2016;36:377–80. https://doi.org/10.1097/
JCP.0000000000000512.
- Lau KL, Yim PHW. Neutropenia and
Agranulocytosis in Chinese Patients Prescribed Clozapine. East Asian Arch Psychiatry
2015;25:164–7.
- Lucca JM, Al-Turaifi FM, Safyah A-M, Hamad Al-Awad FA. A Comprehensive Monitoring
of Clozapine and Related Components in Clinical
Practices. Saudi Arabian Scenario. Psychopharmacol Bull 2021;51:40–50.
- Farooq S, Choudry A, Cohen D, Naeem
F, Ayub M. Barriers to using clozapine in treatment-resistant schizophrenia: systematic review. BJPsych Bull 2019;43:8–16. https://doi.
org/10.1192/bjb.2018.67.
- Kelly DL, Freudenreich O, Sayer MA, Love
RC. Addressing Barriers to Clozapine Underutilization: A National Effort. Psychiatric Services
2018;69:224–7. https://doi.org/10.1176/appi.
ps.201700162.
- Molden E. Therapeutic drug monitoring of
clozapine in adults with schizophrenia: a review
of challenges and strategies. Expert Opin Drug
Metab Toxicol 2021;17:1211–21. https://doi.or
g/10.1080/17425255.2021.1974400.
- Oloyede E, Blackman G, Whiskey E, Bachmann C, Dzahini O, Shergill S, et al. Clozapine haematological monitoring for neutropenia: a global perspective. Epidemiol Psychiatr
Sci 2022;31:e83. https://doi.org/10.1017/
S204579602200066X.
- Oloyede E, Dzahini O, Abolou Z, Gee S,






