Urgencias psiquiátricas · Riesgo clínico · Continuidad del cuidado · Triaje · Crowding · Handover clínico-legal · Coordinación intersectorial
Resumen
Las urgencias psiquiátricas representan un escenario de alta complejidad clínica, organizacional y médico-legal, caracterizado por pacientes con elevado riesgo, presión asistencial creciente y frecuentes fallas en la continuidad del cuidado. La evidencia internacional señala que las deficiencias en la coordinación entre los dispositivos prehospitalarios, los servicios de urgencias y las unidades de internación constituyen una de las principales fuentes de eventos adversos y litigios. El presente artículo analiza la urgencia psiquiátrica como un problema sistémico, destacando el rol crítico del abordaje prehospitalario, el triaje, la gestión del crowding y el boarding, el handover clínico-legal y la coordinación intersectorial con fuerzas de seguridad y poder judicial. Asimismo, se revisan estrategias de mejora organizacional, herramientas de gestión y tecnologías emergentes con impacto potencial en la seguridad del paciente y la protección institucional. Desde la perspectiva de la jefatura de un servicio de urgencias, se enfatiza la necesidad de protocolos estandarizados, documentación trazable y políticas sanitarias integradas orientadas a la calidad asistencial y al respeto de los derechos en salud mental.
Introducción
Las urgencias psiquiátricas constituyen uno de los escenarios de mayor complejidad dentro de los sistemas modernos de atención en salud. En ellas confluyen pacientes con alto riesgo clínico y conductual, contextos de elevada incertidumbre diagnóstica, presión asistencial creciente y una significativa exposición a riesgos médico-legales (APA, 2015). Desde la perspectiva de los Servicios de Urgencias, la coordinación efectiva entre los dispositivos prehospitalarios, la guardia hospitalaria y las unidades de internación no representa un aspecto accesorio sino un determinante central de la calidad asistencial, la seguridad del paciente y la protección institucional (Braitberg et al., 2016).
La literatura internacional señaló de manera consistente que las fallas en la continuidad asistencial —particularmente en los puntos de transición— constituyen una de las principales fuentes de eventos adversos, incidentes de seguridad y litigios en urgencias psiquiátricas (Allen et al., 2002). Esta tipología de urgencia debe ser comprendida como un problema sistémico, en el cual la fragmentación entre los niveles asistenciales incrementa el riesgo clínico, vulnera los derechos fundamentales y consecuentemente compromete la responsabilidad profesional. En este contexto, la coordinación no se limita a la transmisión de información, sino que implica la articulación de procesos, responsabilidades, marcos legales y culturas organizacionales orientados a la seguridad.
El objetivo del presente artículo fue analizar los componentes estructurales y funcionales de la coordinación asistencial en urgencias psiquiátricas, desde el ámbito prehospitalario hasta la hospitalización, integrando una mirada clínica y médico-legal. Asimismo, se revisan modelos internacionales donde se identifican estrategias de mejora orientadas a reducir la litigiosidad, garantizar la trazabilidad documental y proteger tanto los derechos del paciente como la seguridad pública.
La urgencia psiquiátrica como problema sistémico: importancia y relevancia de los abordajes prehospitalarios en urgencias psiquiátricas
La atención de las urgencias psiquiátricas no puede ser abordada de manera aislada por un único dispositivo asistencial (APA, 2015). Se trata de un proceso continuo que inicia en el primer contacto o respondedor —frecuentemente a través de servicios de emergencias médicas, fuerzas de seguridad o dispositivos comunitarias— y se extiende hasta la definición de un destino terapéutico Seguro (Zeller, 2010). La evidencia demuestró que la discontinuidad entre estos niveles genera demoras, duplicación de intervenciones, errores diagnósticos y un aumento significativo del riesgo jurídico.
Desde una perspectiva de gestión, la coordinación debe ser entendida como parte de la cultura institucional de seguridad. Ello implica promover sistemas de reporte sin culpa, análisis sistemático de incidentes y aprendizaje organizacional, en línea con los principios de la seguridad del paciente y de la resiliencia organizacional.
El nivel prehospitalario tiene un rol crítico en la identificación inicial del riesgo, la estabilización del paciente y la preparación de la transición al hospital. En las urgencias psiquiátricas, esta etapa presenta desafíos específicos: evaluación limitada del contexto clínico y medioambiental, presencia o presenctación frecuente de episodios de agitación o violencia, participación de fuerzas de seguridad en el abordaje o contención bajo directivas de profesionales de la salud y la toma de decisiones bajo presión temporal en un context de coordenadas tiempo-espacio únicas e irrepetibles (Allen et al. 2002).
Las fallas más frecuentes en este nivel incluyen la ausencia de protocolos específicos para salud mentaldado la heterogeneidad de presentaciones y atravesamientos de factores, la comunicación incompleta con el hospital receptor y la documentación insuficiente de las intervenciones realizadas. Desde el punto de vista médico-legal, la falta de registro detallado sobre el estado inicial del paciente, el uso de contenciones y los motivos de traslado constituye una fuente relevante de vulnerabilidad institucional (Clarkeet al, 2007).
La comunicación estructurada entre el equipo prehospitalario y la guardia hospitalaria resulta esencial. También la transmisión anticipada de información clínica, conductual y legal permitiráoptimizar el triaje, preparar recursos adecuados y reducir los tiempos críticos de atención (Deming, 2000).
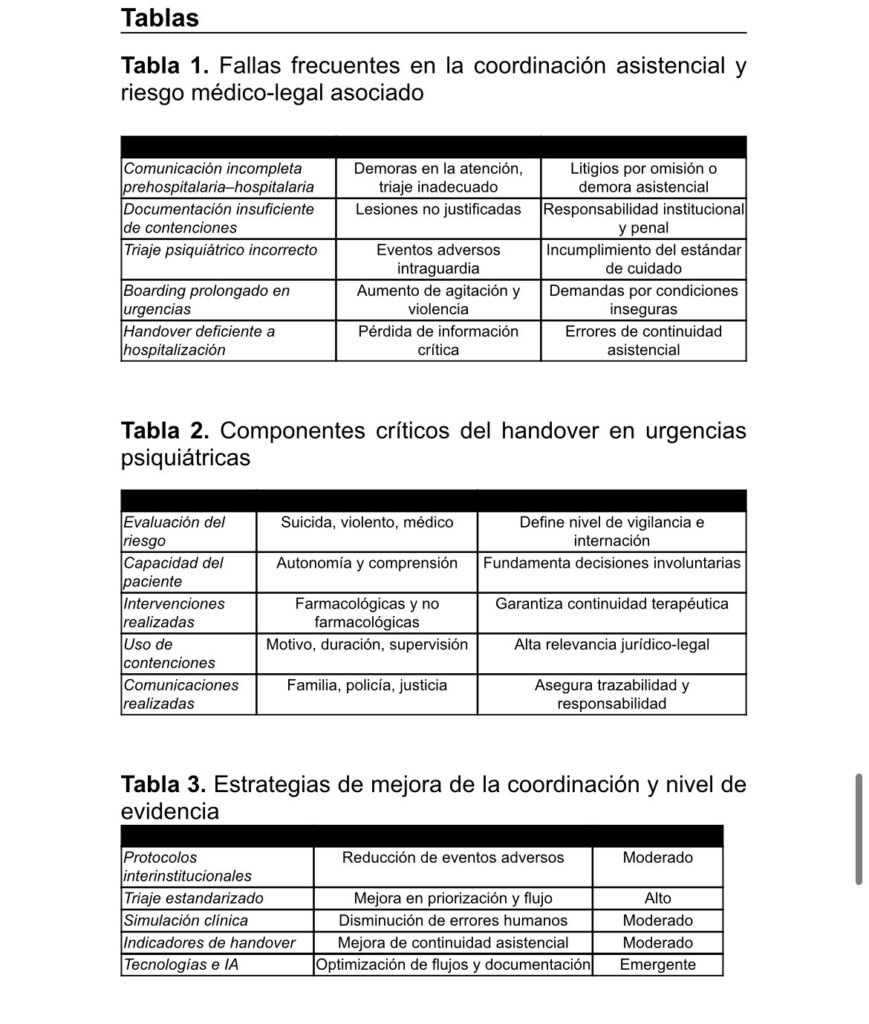
Las principales fallas en la coordinación asistencial y su correlato clínico y médico-legal se resumen en la Tabla 1, destacándose la comunicación incompleta entre niveles, la documentación insuficiente y los errores de triaje como fuentes recurrentes de eventos adversos y litigios.
Triaje en urgencias psiquiátricas: continuidad y responsabilidad
El triaje en las urgencias psiquiátricas constituye un proceso crítico que trasciende la mera clasificación clínica inicial y adquiere una relevancia central en términos de continuidad asistencial, seguridad del paciente y asignación de responsabilidades profesionales e institucionales (Zeller, 2010). A diferencia de otras urgencias médicas, el triaje psiquiátrico debe integrar simultáneamente variables clínicas, conductuales, contextuales y legales, en un escenario frecuentemente marcado por la escasez de información, la presión asistencial y la alta carga emocional.
Desde el punto de vista clínico, un triaje adecuado permitirá identificar tempranamente situaciones de riesgo vital como la conducta suicida o su ideación, la agitación psicomotora grave o su inminencia, los cuadros de psicosis aguda o comorbilidades médica subyacentes, evitando retrasos diagnósticos y terapéuticos (Cummins, 1991). La evidencia demuestra que la subestimación del riesgo en esta etapa se asocia a eventos adversos intraguardia, incremento de conductas violentas, intentos de autoagresión y deterioro clínico evitable durante la espera.
Desde una perspectiva de gestión, es útil el armado de triages concatenados donde en el prehospitalario se realice uno en 3 niveles y en el hospitalario se vuelva a verificar el nivel del triage pero con más niveles atento a la complejidad del segundo efector (idealmente 5 niveles). De esta forma se verifican sucesivamente las decisiones en la urgencia y por distintos operadores, además de generar una reclasificación con parámetros más específicos y eficientes.
Desde una óptica médico-legal, el triaje representa un punto de fijación del estándar de cuidado. Las decisiones adoptadas en esta instancia condicionan el nivel de vigilancia, la ubicación del paciente dentro del servicio, la prioridad asistencial y, en muchos casos, la necesidad de internación involuntaria. En contextos de litigio, la evaluación inicial de triaje y su adecuada documentación suelen ser analizadas como elementos centrales para determinar la razonabilidad de la conducta médica.
Existen dos situaciones como la saturación (crowding) del servicio de urgencia y el boardingprolongado de los pacientes psiquiátricos en que agravan los riesgos asociados a un triaje inadecuado(Asplin et al., 2003; Pines et al., 2011). La permanencia prolongada en áreas no diseñadas para la contención psiquiátrica incrementa la probabilidad de incidentes de seguridad, tanto para el paciente como para el personal de salud, y expone a la institución a reclamos por condiciones asistenciales inseguras (Clarke et al., 2007).
Por ello, resulta fundamental que los servicios de urgencias cuenten con protocolos de triaje psiquiátrico estandarizados (y validados), personal entrenado específicamente y herramientas validadas que permitan reducir la variabilidad clínica. Asimismo, la reevaluación periódica del triaje durante la espera constituye una buena práctica, particularmente en pacientes con riesgo dinámico, dado que la condición clínica y conductual puede modificarse rápidamente.Destacamos y recordamos que al momento no existen triage validados para urgencias psiquiátricas, sino propuestas en modalidad de guias de procedimiento que son muy útiles. Existen múltiples causales por las que carece la comunidad científica de estos triages (complejidad y heterogeneidad de patologías psiquiátricas, múltiples factores -orgánicos, psicológicos, medioambientales, entre otros), pero es de buena práctica el armado o adaptación de las propuestas para unificar criterios en los efectores(Gilboy et al., 2012).
Finalmente, la trazabilidad documental del proceso de triaje —incluyendo los criterios utilizados, la evaluación del riesgo y las decisiones adoptadas— no sólo contribuye a la calidad asistencial, sino que cumple una función protectora desde el punto de vista legal, al evidenciar un abordaje sistemático, fundamentado y acorde al contexto clínico.
Saturación, boarding y funcionamiento interno del servicio: impactos clínico, organizacional y medico-legal
La saturación de los servicios de urgencias (crowding) y el boarding prolongado de pacientes psiquiátricos constituyen uno de los principales desafíos estructurales de los sistemas de salud contemporáneos (Asplin et al., 2003; Pines et al., 2011). Estos fenómenos no sólo afectan la eficiencia operativa del servicio, sino que tienen un impacto directo sobre la seguridad del paciente, la calidad asistencial y la exposición médico-legal de las instituciones y de los profesionales intervinientes.
Desde una perspectiva clínica, el boarding de pacientes psiquiátricos en áreas de urgencias no diseñadas para su contención prolongada se asocia a un aumento significativo de eventos adversos, incluyendo episodios de agitación psicomotriz, conductas violentas, intentos autolesivos y deterioro del estado mental (Richmond et al., 2012). La permanencia extendida en entornos no enriquecidos, con estimulación excesiva y escasa privacidad, puede exacerbar síntomas psiquiátricos y generar una escalada evitable de intervenciones coercitivas, como la contención física o farmacológica.
En términos organizacionales, la saturación impacta negativamente en el funcionamiento interno (throughput) de un servicio de urgencias. La ocupación prolongada de camillas por pacientes en espera de internación, o su alojamiento en lugares no habilitados para tal fin, reduce la capacidad de respuesta ante nuevas urgencias o episodios de reiterancia de conductas riesgosas, incrementa los tiempos de espera y genera un efecto en cascada sobre todo el sistema hospitalario. La gestión del flujo interno se convierte en una competencia central, dado que la eficiencia operativa del área de urgencias condiciona directamente la coordinación con las unidades de hospitalización (Braitberg et al., 2016).
El boarding psiquiátrico refleja, en muchos casos, deficiencias estructurales del sistema de salud mental, como la insuficiencia de camas de internación, la fragmentación entre niveles asistenciales y la falta de dispositivos intermedios (Nordstrom et al., 2019). Sin embargo, desde el punto de vista médico-legal, estas limitaciones sistémicas no eximen de responsabilidad a la institución respecto de la obligación de brindar condiciones seguras de atención. La jurisprudencia y los análisis periciales suelen considerar la saturación como un factor de riesgo conocido, que debe ser gestionado activamente y no naturalizado como parte inevitable del funcionamiento cotidiano.
Los eventos adversos ocurridos durante períodos de boarding prolongado son particularmente vulnerables al inicio de causas legales, especialmente cuando no existen registros que demuestren reevaluaciones periódicas, medidas de mitigación del riesgo y comunicación activa con los niveles de gestión hospitalaria (Nordstromet al., 2019). En este sentido, la documentación clínica adquiere un valor estratégico, al reflejar la identificación del riesgo, las decisiones adoptadas y los intentos de coordinación para lograr una cama de internación adecuada.
Desde una perspectiva de mejora continua, diversos modelos internacionales demostraron que la implementación de estrategias orientadas a optimizar el throughput —como la gestión activa de camas, la priorización de pacientes de alto riesgo, la creación de áreas de alojamiento y observación continua para pacientes con patologías psiquiátricas agudas y la coordinación temprana con hospitalización— contribuye a reducir el boarding y sus consecuencias(ACSCT, 2014). La adaptación de estas estrategias al contexto local requiere de un equipo de trabajo con foco en parámetros clínicos y de derechos, el apoyo institucional en red con los efectores de todo el sistema y alineación con las políticas sanitarias.
Por último, el crowding (saturación) y el boardingen las urgencias psiquiátricas no deben ser abordados únicamente como problemas operativos, sino como epifenómenos con profundas implicancias clínicas, éticas y jurídicas. Su gestión adecuada constituye una responsabilidad central de los servicios de urgencias y un indicador clave de la calidad y seguridad del sistema de atención en salud mental.
.
Transición a la hospitalización (handover): aspectos clínicos y legales
La transición del paciente desde el servicio de urgencias hacia la hospitalización representa uno de los momentos de mayor vulnerabilidad dentro de la cadena asistencial, y constituye un punto crítico tanto desde el punto de vista clínico como médico-legal(APA, 2015; Committee on the Future of Emergency Care in the United States Health System, 2007). En las urgencias psiquiátricas, el handover no se limita a la transferencia de información, sino que implica la reasignación explícita de responsabilidades clínicas, la continuidad de las medidas de seguridad y la fundamentación legal de las decisiones adoptadas.
Desde la perspectiva clínica, un handover seguro debe garantizar que la evaluación integral realizada en urgencias —incluyendo el estado mental, el riesgo suicida o violento, la presencia de comorbilidad médica y las intervenciones implementadas— sea transmitida de manera clara, estructurada y verificable al equipo receptor (Boudreaux et al. 2016). La pérdida o distorsión de información en este proceso se asocia con futuros errores terapéuticos, discontinuidad en las medidas de vigilancia y duplicación de intervenciones, con el consiguiente impacto negativo sobre la seguridad del paciente (Reason, 2000).
En el ámbito de las urgencias psiquiátricas, el handover adquiere una complejidad adicional por la necesidad de integrar consideraciones legales vinculadas a la capacidad del paciente para consentir, la indicación de internación involuntaria y el uso de medidas restrictivas como contenciones mecánicas o farmacológica (Appelbaum, 2007). La correcta evaluación y documentación de la capacidad constituye un elemento central, dado que condiciona la legitimidad de las decisiones adoptadas y su posterior análisis pericial (Appelbaum & Grisso, 1998).
Desde el punto de vista organizacional, el handover marca el momento de transición de la responsabilidad asistencial entre equipos y servicios. La ambigüedad en esta reasignación constituye una fuente frecuente de errores y conflictos, especialmente cuando no existe claridad respecto de quién asume la vigilancia/custodia directa (más allá de la institucional), la gestión del riesgo que conlleva el cuadro, la reevaluación clínica y la toma de decisiones durante los períodos de espera o traslado. En este sentido, los protocolos de handover estandarizados y las herramientas estructuradas de comunicación demostraron reducir errores y mejorar la continuidad asistencial, si bien los mismos deben ser adaptados o específicos a cada efector (Reason, 2000).
La dimensión médico-legal del handover en urgencias psiquiátricas es muy relevante. En contextos de litigio, los eventos adversos ocurridos durante o inmediatamente después de la transición suelen ser analizados con especial detenimiento, evaluándose si la información crítica fue adecuadamente transmitida, si las decisiones estuvieron fundamentadas y si existió una continuidad razonable del cuidado. La ausencia de registros fechacientes sobre el handover es interpretada, en muchos casos, como una falla institucional más que individual.
La documentación médica deberá incluir, de manera explícita y estandarizada, la evaluación del riesgo suicida y de violencia, la indicación y justificación de la internación, el detalle de las intervenciones realizadas en urgencias y las medidas de seguridad en curso (Boudreaux et al., 2016). Asimismo, debe consignarse la comunicación con familiares, fuerzas de seguridad o autoridades judiciales cuando corresponda, garantizando la trazabilidad del proceso asistencial y que de cuenta de todas las herramientas implementadas para la gestión del riesgo y custodia integral.
Existen propuestas de implementación de indicadores específicos de calidad del handover como la completitud de la información transferida, la tasa de eventos adversos post-transición y el cumplimiento de protocolos que permite identificar brechas y orientar intervenciones correctivas. La formación del personal en comunicación clínica, trabajo en equipo y responsabilidad compartida constituye un componente esencial para fortalecer este proceso.
Se debe concebir a la transición a la hospitalización en urgencias psiquiátricas como un acto clínico complejo, con profundas implicancias organizacionales y legales. Su adecuada gestión no sólo contribuye a la seguridad del paciente y a la calidad del cuidado, sino que también actúa como un mecanismo de protección profesional e institucional frente a la creciente litigiosidad en el ámbito de la salud mental (Committee on the Future of Emergency Care in the United States Health System, 2007).
Los componentes clínicos y legales que deben integrarse en un handover seguro en urgencias psiquiátricas se detallan en la Tabla 2, enfatizando la evaluación del riesgo, la capacidad del paciente, las intervenciones realizadas y la trazabilidad de las Comunicaciones (Appelbaum, 2007).
Coordinación intersectorial: policía y poder judicial
La coordinación intersectorial entre los servicios de salud, las fuerzas de seguridad y el poder judicial constituye un componente esencial en la atención de las urgencias psiquiátricas, particularmente en situaciones que involucran riesgo para la vida del paciente o de terceros, alteraciones graves de la conducta, internaciones involuntarias o restricciones a la libertad por causa médica. Esta articulación no sólo tiene implicancias clínicas y operativas para un correcto abordaje, sino también profundas consecuencias legales e institucionales (APA, 2015).
En la práctica cotidiana, un número significativo de pacientes con urgencias psiquiátricas ingresa al sistema de salud a través de intervenciones policiales o judiciales (Zeller, 2010). Estos escenarios exigen una delimitación clara de roles y responsabilidades entre los distintos actores, a fin de evitar tanto la medicalización indebida de conductas delictivas como la criminalización de la enfermedad mental. La literatura internacional señala que la ausencia de protocolos intersectoriales favorece el uso excesivo de la fuerza, la vulneración de derechos y el incremento de conflictos legales posteriores.
En nuestro país, Ley Nacional de Salud Mental Nº 26.657/10 y su Decreto reglamentario 603/2013asignan a los equipos de salud la responsabilidad primaria en la evaluación clínica, al tiempo que limita la intervención de las fuerzas de seguridad a funciones de auxilio y protección, evitando su rol como agentes de control sanitario. La coordinación con las fuerzas de seguridad resulta crítica y necesaria en situaciones de agitación psicomotora, violencia o riesgo inminente. El uso de la fuerza debe regirse por los principios de legalidad, necesidad, proporcionalidad y racionalidad, ampliamente reconocidos tanto en la normativa nacional como en los estándares internacionales de derechos humanos (Convención sobre los Derechos de las Personas con Discapacidad y los Principios de las Naciones Unidas para la Protección de las Personas con Enfermedad Mental de 1991) que constituyen marcos de referencia obligados para la práctica asistencial.
La intervención del poder judicial adquiere relevancia principalmente en los procesos de internación involuntaria, órdenes de protección y medidas urgentes de resguardo, donde la Ley 26.657 establece plazos estrictos para la notificación judicial y revisiones periódicas de su pertinencia, lo que impone a los servicios de urgencias la obligación de contar con circuitos administrativos y clínicos ágiles que garanticen el cumplimiento normativo, puesto su incumplimiento conlleva responsabilidades institucionales. La documentación referente de la coordinación intersectorial posee un valor probatorio significativo, dado su ausencia o deficiencia en los registros suele ser interpretada como una falla organizacional más que individual en contextos de revisión pericial.
Asimismo, resulta fundamental que los servicios de urgencias cuenten con protocolos escritos que regulen la interacción con fuerzas de seguridad, criterios claros para el uso de contenciones, la custodia de pacientes, el traslado seguro y la comunicación institucional. La capacitación conjunta entre personal de salud y fuerzas de seguridad demuestra que mejora la comprensión mutua de los roles y funciones, la reducción de incidentes violentos y que se favorecenabordajes centrado en la protección del paciente.
Por último, la coordinación intersectorial en el contexto de urgencias psiquiátricas es un componente estructural del sistema de atención donde su adecuada gestión, basada en marcos normativos claros, protocolos compartidos y una cultura de respeto por los derechos humanos, contribuye a mejorar la calidad asistencial, reducir la conflictividad y fortalecer la seguridad jurídica de los profesionales y de las instituciones.
Estrategias de mejora de la coordinación, tecnologías emergentes e implicancias para la gestión y las políticas sanitarias
La mejora de la coordinación asistencial en las urgencias psiquiátricas requiere un abordaje integral que articule intervenciones clínicas, organizacionales y normativas. Las estrategias de mejora no pueden limitarse a iniciativas aisladas, sino que deben integrarse en una política institucional y sanitaria orientada a la seguridad del paciente, la continuidad del cuidado y la reducción del riesgo médico-legal.
Desde lo organizacional, el desarrollo de protocolos compartidos entre los dispositivos prehospitalarios y la guardia constituye una de las intervenciones de mayor impacto. La estandarización de procesos críticos —como el triaje psiquiátrico, el handover y la gestión del riesgo— contribuye a reducir la variabilidad clínica, mejorar la eficiencia operativa y fortalecer la trazabilidad asistencial. Las principales estrategias identificadas, junto con su impacto esperado y nivel de evidencia disponible, se resumen en la Tabla 3, lo que permite una visión comparativa de las intervenciones más relevantes.
La simulación clínica se erige como una herramienta clave para el entrenamiento interdisciplinario y la estandarización de prácticas en contextos de alta complejidad. Sobre esta linea, la recreación de escenarios de urgencias psiquiátricas, incluyendo situaciones de agitación, internación involuntaria o coordinación con fuerzas de seguridad, permite entrenar competencias técnicas y no técnicas(habilidades duras y blandas), mejorar la comunicación entre equipos y promover una cultura de seguridad basada en el aprendizaje organizacional (Richmond et al., 2012).
En los últimos años, las tecnologías de la información y la inteligencia artificial comenzaron a incorporarse como herramientas de apoyo a la gestión y a la toma de decisiones en urgencias. Entre sus aplicaciones se incluyen el apoyo al triaje, la predicción de riesgo suicida o violento, la optimización del flujo asistencial y la mejora de la documentación clínica (Beam & Kohane, 2018; Boudreaux et al., 2016). El nivel de evidencia para estas intervenciones es aún emergente, lo que subraya la necesidad de evaluaciones rigurosas antes de su implementación a gran escala, pero quiás uno de los puntos a considerer más controvertidos se relacionan con su dimension ética y legal puesto estas tecnologías deben garantizar explicabilidad, validación clínica y protección de datos personales sin sustituir el juicio profesional ni la relación terapéutica (Adler-Milstein et al., 2017).
La coordinación efectiva en urgencias psiquiátricas debe ser reconocida como un objetivo estratégico, lo cual implica asignar recursos específicos, planificar áreas de observación adecuadas, fortalecer la articulación con la red de salud mental y monitorear indicadores de desempeño relacionados con el flujo asistencial. Las estrategias de gestión orientadas a optimizar el throughput y reducir el boardingprolongado representan oportunidades concretas para mejorar la seguridad del paciente y la eficiencia del sistema.
La coordinación prehospitalaria–hospitalaria en las urgencias psiquiátricas constituye un proceso sistémico que impacta directamente en la seguridad del paciente, la calidad asistencial y la responsabilidad médico-legal. Las fallas comunicacionales y estructurales, especialmente en los puntos de transición, representan la principal fuente de riesgo clínico e institucional.
Desde la perspectiva de un jefe de servicio de urgencias, fortalecer la coordinación requiere liderazgo clínico, protocolos claros, cultura de seguridad y una gestión activa del flujo asistencial. La integración intersectorial, la capacitación continua y la incorporación crítica de tecnologías emergentes representan oportunidades concretas de mejora.
Garantizar la continuidad asistencial, la trazabilidad documental y el respeto por los derechos del paciente no solo constituye una obligación ética y legal, sino también un pilar esencial para la excelencia en la atención de las urgencias psiquiátricas.
Bibliografía
Adler-Milstein, J., Holmgren, A. J., Kralovec, P., Worzala, C., Searcy, T., & Patel, V. (2017). Electronic health record adoption in US hospitals: the emergence of a digital “advanced use” divide. Journal of the American Medical Informatics Association, 24(6), 1142-1148.
Allen, M. H., Forster, P., Zealberg, J., & Currier, G. (2002). Report and recommendations regarding psychiatric emergency and crisis services. A review and model program descriptions. APA Task Force on Psychiatric Emergency Services.
American College of Surgeons Committee on Trauma. (2014). Resources for optimal care of the injured patient. Chicago: American College of Surgeons, 6.
American Psychiatric Association. (2015). The American Psychiatric Association practice guidelines for the psychiatric evaluation of adults. American Psychiatric Association.
Appelbaum, P. S. (2007). Assessment of patients’ competence to consent to treatment. New England Journal of Medicine, 357(18), 1834-1840.
Appelbaum, P. S., & Grisso, T. (1988). Assessing patients’ capacities to consent to treatment. New England Journal of Medicine, 319(25), 1635-1638.
Asplin, B. R., Magid, D. J., Rhodes, K. V., Solberg, L. I., Lurie, N., & Camargo Jr, C. A. (2003). A conceptual model of emergency department crowding. Annals of emergency medicine, 42(2), 173-180.
Beam, A. L., & Kohane, I. S. (2018). Big data and machine learning in health care. Jama, 319(13), 1317-1318.
Boudreaux, E. D., Camargo Jr, C. A., Arias, S. A., Sullivan, A. F., Allen, M. H., Goldstein, A. B., … & Miller, I. W. (2016). Improving suicide risk screening and detection in the emergency department. American journal of preventive medicine, 50(4), 445-453.
Braitberg, G., Gerdtz, M., Harding, S., Pincus, S., Thompson, M., & Knott, J. (2018). Behavioural assessment unit improves outcomes for patients with complex psychosocial needs. Emergency Medicine Australasia, 30(3), 353-358.
Clarke, D. E., Dusome, D., & Hughes, L. (2007). Emergency department from the mental health client’s perspective. International journal of mental health nursing, 16(2), 126-131.
Cummins, R. O., Ornato, J. P., Thies, W. H., & Pepe, P. E. (1991). Improving survival from sudden cardiac arrest: the” chain of survival” concept. A statement for health professionals from the Advanced Cardiac Life Support Subcommittee and the Emergency Cardiac Care Committee, American Heart Association. Circulation, 83(5), 1832-1847.
Deming, W. E. (2000). The New Economics for Industry, Government ‘, Education-MIT Press. Cambridge, Mass.
Gilboy, N., Tanabe, P., Travers, D., & Rosenau, A. M. (2012). Emergency Severity Index (ESI): a triage tool for emergency department care, version 4. Implementation handbook, 2012, 12-0014.
Committee on the Future of Emergency Care in the United States Health System. (2007). Hospital-based emergency care: at the breaking point. National Academies Press.
Nordstrom, K., Berlin, J. S., Nash, S. S., Shah, S. B., Schmelzer, N. A., & Worley, L. L. (2019). Boarding of mentally ill patients in emergency departments: American Psychiatric Association resource document. Western Journal of Emergency Medicine, 20(5), 690.
Pines, J. M., Hilton, J. A., Weber, E. J., Alkemade, A. J., Al Shabanah, H., Anderson, P. D., … & Schull, M. J. (2011). International perspectives on emergency department crowding. Academic Emergency Medicine, 18(12), 1358-1370.
Reason, J. (2000). Human error: models and management. Bmj, 320(7237), 768-770.
Richmond, J. S., Berlin, J. S., Fishkind, A. B., Holloman Jr, G. H., Zeller, S. L., Wilson, M. P., … & Ng, A. T. (2012). Verbal de-escalation of the agitated patient: consensus statement of the American Association for Emergency Psychiatry Project BETA De-escalation Workgroup. Western Journal of Emergency Medicine, 13(1), 17.
Zeller, S. L. (2010). Treatment of psychiatric patients in emergency settings. Primary Psychiatry, 17(6), 35-41.







No comments! Be the first commenter?