Mazzoglio y Nabar, Martin; Mucciacciaro, José; Alvarez, Sandra; Algieri, Rubén Daniel
Psiquiatría
Resumen
Las urgencias psiquiátricas constituyen un escenario clínico de alta complejidad y elevado riesgo, caracterizado por síntomas agudos, incertidumbre diagnóstica, conductas potencialmente peligrosas y limitaciones estructurales del sistema de salud. Este artículo analiza, desde el paradigma de la seguridad del paciente, las principales categorías de errores y eventos adversos en la atención de crisis psiquiátricas. Se identifican cuatro áreas críticas: la evaluación clínica inicial, el manejo de la agitación y del riesgo conductual, los factores estructurales y organizacionales, y las fallas en comunicación, documentación y abordaje ético-legal. La evidencia muestra que los errores más frecuentes incluyen al diagnóstico prematuro, la subestimación del riesgo suicida, el uso inapropiado de medidas coercitivas, la polifarmacia sedante y deficiencias en el traspaso de información clínica. Asimismo, se destaca el impacto negativo del “boarding” psiquiátrico, la saturación de los servicios y la falta de entornos diseñados para la atención segura de pacientes en crisis. En el trabajo se proponen intervenciones basadas en evidencia como los protocolos clínicos, la capacitación en desescalamiento, las mejoras estructurales y herramientas de comunicación estandarizada, todas orientadas a reducir complicaciones, fortalecer la calidad asistencial y promover prácticas respetuosas de los derechos del paciente en contextos de urgencia.
Palabras clave: Urgencias psiquiátricas. Seguridad del paciente. Errores. Complicaciones.
Introducción
Las urgencias psiquiátricas representan un ámbito clínico de alta complejidad, donde convergen síntomas agudos, riesgo conductual, incertidumbre diagnóstica y condiciones organizacionales frecuentemente adversas. Estas características hacen que los servicios de emergencia en salud mental sean altamente vulnerables a errores clínicos y eventos adversos. La literatura demuestra que los incidentes prevenibles en urgencias psiquiátricas son comparables en frecuencia y gravedad a los observados en otras áreas críticas de la medicina, aunque históricamente han recibido menor atención sistemática (Kanerva et al., 2016). La combinación de síntomas psiquiátricos intensos, uso concomitante de sustancias, patologías médicas subyacentes y situaciones sociales vulnerables plantea demandas asistenciales singulares que requieren un abordaje especializado basado en el paradigma de la seguridad del paciente.
La atención en crisis psiquiátricas también está condicionada por factores estructurales como la saturación, la falta de camas, el “boarding” prolongado y la ausencia de dispositivos alternativos, lo cual incrementa la probabilidad de errores diagnósticos, decisiones precipitadas y uso inapropiado de medidas coercitivas (APA, 2015; Nicks y Manthey; 2012). Asimismo, la dimensión ético-legal cobra relevancia particular en este ámbito, dado que muchas intervenciones se realizan bajo condiciones de urgencia, con evaluación incierta de la capacidad de decisión y frecuentes intervenciones no voluntarias. Bajo estas condiciones, el análisis de errores y complicaciones constituye una herramienta esencial para mejorar la calidad asistencial y fortalecer las prácticas clínicas, organizacionales y éticas.
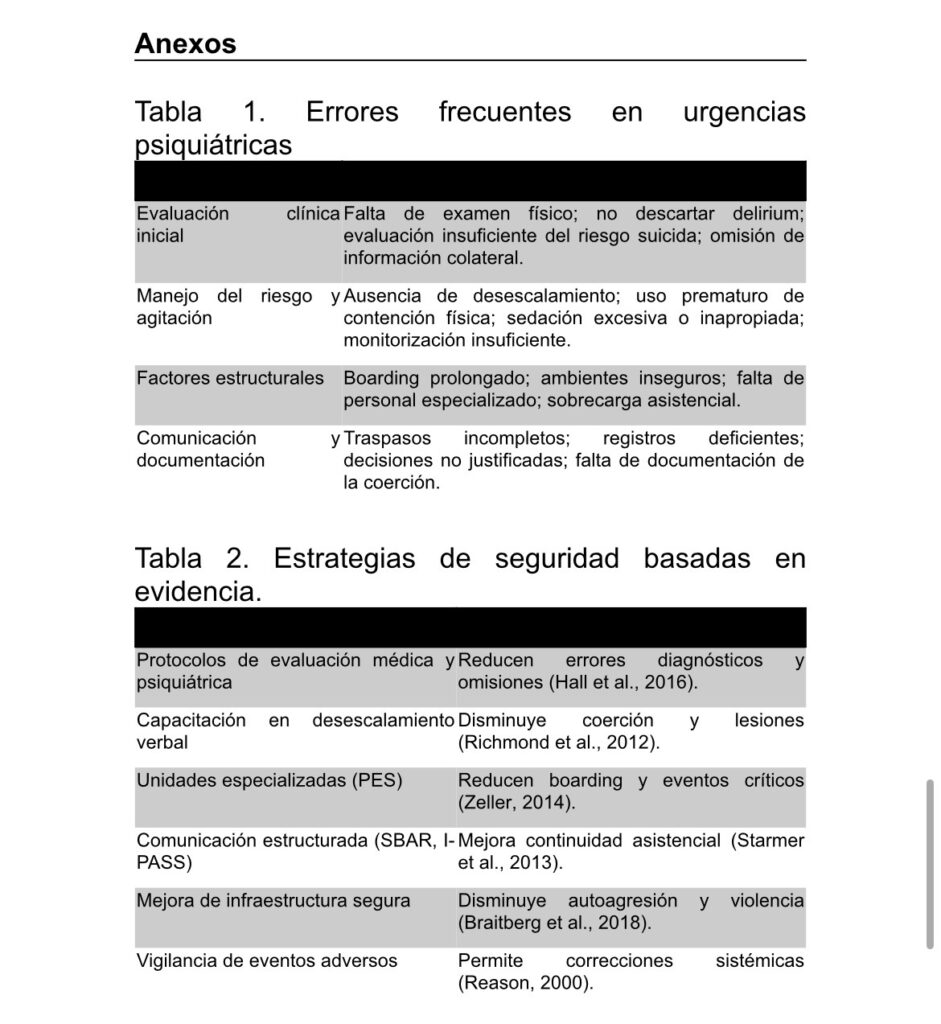
El presente artículo examina las principales categorías de errores en urgencias psiquiátricas, agrupadas en cuatro grandes áreas: la evaluación clínica inicial, el manejo del riesgo y la agitación, los factores estructurales y organizacionales, y las fallas en comunicación y documentación. Desde cada dimensión se analizan las causas subyacentes, su impacto en la seguridad del paciente y las intervenciones basadas en evidencia que permiten reducir complicaciones. Finalmente, se presentan tablas anexas (Tabla 1 y 2) con síntesis operativa de errores frecuentes y estrategias de mejora para uso clínico-institucional.
Desarrollo
Errores en la evaluación clínica inicial
La etapa de evaluación inicial constituye uno de los momentos más sensibles a errores en la urgencia psiquiátrica. Esta fase se caracteriza por la necesidad de diferenciar rápidamente la etiología psiquiátrica de condiciones médicas agudas, y por la dificultad de obtener información confiable en pacientes con alteración mental. La literatura indica que una proporción significativa de los pacientes derivados por crisis psiquiátricas presentan causas médicas subyacentes no detectadas, entre ellas delirium, intoxicaciones, hipoglucemia, infecciones o crisis neurológicas (Hall et al., 2016). La tendencia a atribuir precipitadamente los síntomas a un cuadro psiquiátrico, fenómeno conocido como “closureprematuro”, constituye una fuente frecuente de error (Zun, 2005). La omisión de examen físico completo, tamizaje toxicológico o evaluación del sensorio contribuye a diagnósticos tardíos y a complicaciones potencialmente graves.
Otro aspecto crítico es la subestimación del riesgo suicida. Los pacientes en crisis pueden presentar fluctuaciones rápidas del estado mental y una incapacidad transitoria para comunicar intenciones de autolesión, lo que dificulta la evaluación de riesgo. La evidencia muestra que las evaluaciones breves, no estructuradas y sin indagación de factores dinámicos conducen a errores que pueden resultar en eventos centinela (Allen et al., 2002; Sheridan et al., 2015). El uso de herramientas como C-SSRS (Escala de Gravedad del Suicidio de Columbia) contribuye a la sistematización, pero la literatura enfatiza que estas no sustituyen la valoración clínica exhaustiva (Posner et al., 2011).
Asimismo, la falta de información colateral constituye un error frecuente que limita la precisión diagnóstica. En situaciones de psicosis, agitación o intoxicación, la información brindada por familiares, personal prehospitalario o testigos resulta fundamental para conocer la secuencia de hechos, el nivel de riesgo, la existencia de consumo de sustancias y la presencia de factores ambientales. Sin embargo, esta fuente de información se consulta de manera irregular, reduciendo la exactitud diagnóstica y afectando la toma de decisiones (Nordstrom et al., 2019).
En suma, los errores en la evaluación inicial derivan principalmente de fallas en la apreciación de etiologías médicas, omisiones en la valoración del riesgo suicida y uso insuficiente de información colateral. Estos factores comprometen la seguridad clínica, generan retrasos en la atención adecuada y aumentan la probabilidad de eventos adversos evitables.
Manejo de la agitación y errores en la gestión del riesgo
El manejo del riesgo conductual es una dimensión esencial en urgencias psiquiátricas, donde la agitación psicomotora constituye una de las manifestaciones más frecuentes y de mayor potencial lesivo. Los errores en esta área suelen estar vinculados a la ausencia de desescalamientoverbal, el uso inapropiado o prematuro de medidas coercitivas y la administración no racional de contención farmacológica.
La literatura destaca la eficacia del desescalamiento verbal como intervención de primera línea, dada su capacidad para reducir la necesidad de contención y minimizar lesiones tanto para pacientes como para el personal (Richmond et al., 2012). Sin embargo, no todos los equipos reciben capacitación formal en estas técnicas, lo cual conduce a intervenciones impulsivas o ineficaces. La falta de habilidades comunicacionales apropiadas para la interacción con pacientes desorganizados o agresivos constituye uno de los principales factores que precipitan el uso de coerción física.
El uso inapropiado de contención física es otra fuente frecuente de errores. El NICE (2015) señala que las contenciones aplicadas incorrectamente —ya sea por personal insuficiente, mala técnica, duración excesiva o escasa monitorización— aumentan el riesgo de lesiones musculoesqueléticas, eventos respiratorios adversos e incluso muerte accidental. Desde el paradigma de la seguridad del paciente, las contenciones físicas deben considerarse una intervención de último recurso, aplicarse en el marco de un protocolo estandarizado y supervisarse de manera continua, registrando su indicación, duración, técnica y reevaluación periódica.
La contención farmacológica también puede constituir un punto de riesgo significativo. El uso de benzodiacepinas, antipsicóticos o combinaciones debe basarse en la etiología de la agitación, evitando la polifarmacia sedante y considerando factores como intoxicaciones, riesgo cardiovascular o presencia de delirium (Inouye et. al, 2014; Zeller et al., 2014). La administración de sedantes sin un razonamiento clínico adecuado puede producir depresión respiratoria, hipotensión, alteraciones del sensorio y otras complicaciones médicas.
La gestión del riesgo en urgencias psiquiátricas requiere, por tanto, un enfoque equilibrado entre una intervención rápida, la minimización de daño y el respeto por los derechos del paciente. Los errores en este ámbito se originan tanto en deficiencias clínicas como en limitaciones estructurales, falta de entrenamiento y déficits de comunicación entre los profesionales involucrados.
Factores estructurales, organizacionales y ambientales
Los errores y complicaciones en urgencias psiquiátricas no pueden comprenderse plenamente sin considerar la influencia determinante de los factores estructurales y organizacionales. La saturación de los servicios de emergencia, la falta de camas en psiquiatría y la escasez de recursos especializados contribuyen a tiempos prolongados de espera y al fenómeno conocido como “boardingpsiquiátrico”, en el cual los pacientes permanecen en urgencias durante horas o incluso días antes de su admisión. Nicks y Manthey (2012) demostraron que este fenómeno aumenta la agitación, el riesgo de autoagresión, el deterioro clínico y la probabilidad de eventos adversos. Además, prolonga la exposición del paciente a ambientes ruidosos, estresantes y poco adaptados a sus necesidades terapéuticas(Zun y Downey, 2005).
La infraestructura física juega un rol clave. Los servicios no diseñados específicamente para la atención de crisis psiquiátricas suelen presentar déficits como falta de habitaciones seguras, presencia de objetos peligrosos, diseño arquitectónico inadecuado y ausencia de áreas de observación continua. Estos elementos incrementan la probabilidad de episodios de violencia, intentos de fuga y autolesiones (Braitberg et al., 2018; Carver y Beard, 2025). Por el contrario, los entornos diseñados bajo criterios de seguridad psiquiátrica reducen de forma significativa la incidencia de incidentes relacionados con el comportamiento.
El personal también constituye un recurso estructural crítico. La falta de profesionales especializados, el recambio frecuente y la sobrecarga laboral afectan la calidad de la atención y aumentan la probabilidad de errores cognitivos, omisiones diagnósticas y fallas comunicacionales. Las intervenciones orientadas a fortalecer la dotación de personal, aumentar la capacitación y optimizar los flujos de trabajo han mostrado efectos positivos en la reducción de eventos adversos y en la mejora de la satisfacción de pacientes y equipos clínicos (Boudreaux et al., 2016).
En síntesis, los factores estructurales y organizacionales actúan como determinantes directos de la seguridad del paciente en urgencias psiquiátricas. La comprensión y modificación de estas variables constituye un componente imprescindible del abordaje sistémico de la seguridad clínica.
Fallas de comunicación, documentación y dimensión ético-legal
La comunicación efectiva entre profesionales constituye un pilar esencial del paradigma de seguridad del paciente. En urgencias psiquiátricas, donde múltiples actores intervienen —incluyendo personal prehospitalario, emergentólogos, psiquiatras, enfermería y fuerzas de seguridad—, la calidad del traspaso de información es determinante para la continuidad asistencial. Los errores en el handover se traducen en diagnósticos erróneos, decisiones contradictorias, duplicación de intervenciones y omisión de información crítica como antecedentes de violencia, consumo de sustancias o intentos de suicidio recientes (Ting et al., 2012; Starmer et al., 2013). La utilización de herramientas estandarizadas como SBAR o I-PASS ha mostrado una reducción significativa de estas fallas al proporcionar un marco estructurado para la comunicación.
La documentación clínica constituye otra dimensión clave. La ausencia de registros completos, precisos y con justificativos terapéuticos claros genera limitaciones en la comunicación entre equipos, dificulta la continuidad del cuidado y aumenta el riesgo legal para el profesional. Gutheil y Appelbaum (2019) subraya que, en muchos litigios vinculados a urgencias psiquiátricas, el problema central no es un error clínico demostrable, sino la falta de documentación que permita explicar las decisiones adoptadas. La documentación de las medidas de contención, de la evaluación del riesgo suicida, de la información colateral obtenida y del examen clínico completo constituye una práctica indispensable (Gopal y Bursztajn, 2007).
La dimensión ético-legal adquiere relevancia especial en urgencias psiquiátricas debido a las intervenciones involuntarias y la evaluación fluctuante de la capacidad. El uso de medidas coercitivas, la administración involuntaria de medicamentos y la internación involuntaria deben seguir estrictos criterios legales y de proporcionalidad. La falta de documentación adecuada, el uso excesivo de coerción o la ausencia de alternativas menos restrictivas constituyen errores éticos que afectan los derechos del paciente y pueden derivar en responsabilidades jurídicas. Los principios de Naciones Unidas insisten en la necesidad de minimizar las intervenciones restrictivas y promover entornos terapéuticos seguros.
Finalmente, las tecnologías emergentes como la telepsiquiatría y los modelos de inteligencia artificial ofrecen oportunidades para mejorar la evaluación en contextos saturados, optimizar el diagnóstico diferencial y predecir riesgos suicidas o de violencia mediante análisis algorítmicos (Kessler et al., 2017; Walsh et al., 2018; Shore, 2019). Sin embargo, su implementación plantea desafíos éticos relacionados con privacidad, equidad y transparencia algorítmica, que deben abordarse de modo riguroso para evitar nuevos riesgos dentro del sistema.
Conclusiones
La atención en urgencias psiquiátricas constituye uno de los escenarios más exigentes y vulnerables del sistema de salud. La interacción entre síntomas agudos, riesgo conductual, incertidumbre diagnóstica y limitaciones estructurales crea un entorno donde los errores clínicos, organizacionales y éticos pueden emerger con facilidad y generar eventos adversos significativos. El análisis de dichos errores revela que estos no suelen ser el resultado de una falla individual, sino el producto de la convergencia de múltiples factores que afectan simultáneamente la capacidad de respuesta del sistema.
La aplicación del paradigma de la seguridad del paciente a la urgencia psiquiátrica permite redefinir este escenario desde una perspectiva preventivo-sistémica. La implementación de protocolos específicos, el fortalecimiento de la evaluación clínica inicial, el manejo seguro de la agitación, la mejora de la infraestructura, la capacitación obligatoria en desescalamiento, el uso de herramientas de comunicación estructurada y la vigilancia activa de eventos adversos constituyen estrategias fundamentales. Estas intervenciones no solo reducen el riesgo clínico, sino que también promueven prácticas institucionales basadas en la dignidad, el respeto y la protección de derechos.
El desarrollo de tecnologías como la telepsiquiatría y la inteligencia artificial ofrece nuevas posibilidades para mejorar la calidad y la seguridad de la atención, pero requiere marcos éticos robustos que garanticen su uso responsable. En conjunto, la construcción de un sistema seguro de atención en urgencias psiquiátricas exige una integración equilibrada entre evidencia científica, capacitación profesional, adecuación estructural y compromiso institucional. Solo desde esta perspectiva será posible alcanzar estándares de calidad acordes con las necesidades de los pacientes y con los requerimientos éticos y legales del sistema de salud actual.
Bibliografía
Allen, M. H., Forster, P., Zealberg, J., & Currier, G. (2002). Report and recommendations regardingpsychiatric emergency and crisis services. A reviewand model program descriptions. APA Task Forceon Psychiatric Emergency Services.
American Psychiatric Association. (2015). TheAmerican Psychiatric Association practiceguidelines for the psychiatric evaluation of adults. American Psychiatric Association.
Boudreaux, J. G., Crapanzano, K. A., Jones, G. N., Jeider, T. A., Dodge, V. H., Hebert, M. J., & Kasofsky, J. M. (2016). Using mental healthoutreach teams in the emergency department toimprove engagement in treatment. Communitymental health journal, 52(8), 1009-1014.
Braitberg, G., Gerdtz, M., Harding, S., Pincus, S., Thompson, M., & Knott, J. (2018). Behaviouralassessment unit improves outcomes for patientswith complex psychosocial needs. EmergencyMedicine Australasia, 30(3), 353-358.
Carver, M., & Beard, H. (2025). Managing violenceand aggression in the emergencydepartment. Emergency Nurse, 33(5).
Gopal, A. A., & Bursztajn, H. J. (2007). ClinicalHandbook of Psychiatry and theLaw. JAMA, 298(10), 1220-1225.
Gutheil, T. G., & Appelbaum, P. S. (2019). Clinicalhandbook of psychiatry and the law. Lippincott Williams & Wilkins.
Hall, A., McKenna, B., Dearie, V., Maguire, T., Charleston, R., & Furness, T. (2016). Educatingemergency department nurses about trauma informed care for people presenting with mental health crisis: A pilot study. BMC nursing, 15(1), 21.
Inouye, S. K., Westendorp, R. G., & Saczynski, J. S. (2014). Delirium in elderly people. TheLancet, 383(9920), 911-922.
Kanerva, A., Lammintakanen, J., & Kivinen, T. (2016). Nursing Staff’s Perceptions of PatientSafety in Psychiatric Inpatient Care. Perspectivesin Psychiatric Care, 52(1).
Kessler, R. C., Stein, M. B., Petukhova, M. V., Bliese, P., Bossarte, R. M., Bromet, E. J., … & Ursano, R. J. (2017). Predicting suicides after outpatientmental health visits in the Army Study to AssessRisk and Resilience in Servicemembers (ArmySTARRS). Molecular psychiatry, 22(4), 544-551.
Nicks, B. A., & Manthey, D. M. (2012). The impact ofpsychiatric patient boarding in emergencydepartments. Emergency medicine international, 2012(1), 360308.
Nordstrom, K., Berlin, J. S., Nash, S. S., Shah, S. B., Schmelzer, N. A., & Worley, L. L. (2019). Boardingof mentally ill patients in emergency departments: American Psychiatric Association resourcedocument. Western Journal of EmergencyMedicine, 20(5), 690.
Posner, K., Brown, G. K., Stanley, B., Brent, D. A., Yershova, K. V., Oquendo, M. A., … & Mann, J. J. (2011). The Columbia–Suicide Severity Rating Scale: initial validity and internal consistencyfindings from three multisite studies withadolescents and adults. American journal ofpsychiatry, 168(12), 1266-1277.
Reason, J. (2000). Human error: models and management. BMJ, 320(7237), 768-770.
Richmond, J. S., Berlin, J. S., Fishkind, A. B., Holloman Jr, G. H., Zeller, S. L., Wilson, M. P., Rifai, M. A. & Ng, A. T. (2012). Verbal de-escalationof the agitated patient: consensus statement of theAmerican Association for Emergency PsychiatryProject BETA De-escalation Workgroup. Western Journal of Emergency Medicine, 13(1), 17.
Sheridan, D. C., Spiro, D. M., Fu, R., Johnson, K. P., Sheridan, J. S., Oue, A. A., Wang, W.; Van Nes, R.& Hansen, M. L. (2015). Mental health utilization in a pediatric emergency department. Pediatricemergency care, 31(8), 555-559.
Shore, J. H. (2019). Intended and unintendedconsequence in the digital age of psychiatry: theinterface of culture and technology in psychiatrictreatments. The Psychiatric Clinics of North America, 42(4), 659-668.
Starmer, A. J., Sectish, T. C., Simon, D. W., Keohane, C., McSweeney, M. E., Chung, E. Y., Yoon, C. S., Lipsitz, S. A., Wassner, A. J., Harper, M. V. & Landrigan, C. P. (2013). Rates of medical errors and preventable adverse events amonghospitalized children following implementation of a resident handoff bundle. JAMA, 310(21), 2262-2270.
Ting, S. A., Sullivan, A. F., Miller, I., Espinola, J. A., Allen, M. H., Camargo Jr, C. A., Boudreaux, E. D. & Emergency Department Safety and Follow‐up Evaluation (ED‐SAFE) Investigators. (2012). Multicenter study of predictors of suicide screening in emergency departments. Academic EmergencyMedicine, 19(2), 239-243.
Walsh, C. G., Ribeiro, J. D., & Franklin, J. C. (2018). Predicting suicide attempts in adolescents withlongitudinal clinical data and machine learning. Journal of
Zeller, S., Calma, N., & Stone, A. (2014). Effects of a dedicated regional psychiatric emergency serviceon boarding of psychiatric patients in areaemergency departments. Western Journal ofEmergency Medicine, 15(1), 1.
Zun, L. S., & Downey, L. (2005). Pediatric healthscreening and referral in the ED. The American journal of emergency medicine, 23(6), 737-741.
Zun, L. S., & Downey, L. (2005). The effect of noisein the emergency department. Academicemergency medicine, 12(7), 663-666.






